Hambatan pasase usus dapat disebabkan oleh obstruksi lumen usus atau oleh gangguan peristaltis. Obstruksi usus disebut juga obstruksi mekanik. Penyumbatan dapat terjadi dimana saja di sepanjang usus. Pada obstruksi usus harus dibedakan lagi obstruksi sederhana dan obstruksi strangulata. Obstruksi usus yang disebabkan oleh hernia, invaginasi, adhesi dan volvulus mungkin sekali disertai strangulasi, sedangkan obstruksi oleh tumor atau askariasis adalah obstruksi sederhana yang jarang menyebabkan strangulasi.
Pada bayi dan bayi baru lahir, penyumbatan usus biasanya disebabkan oleh cacat lahir, massa yang keras dari isi usus (mekonium) atau ususnya berputar (volvulus). Invaginasi merupakan penyebab tersering dari sumbatan usus akut pada anak, dan sumbatan usus akut ini merupakan salah satu tindakan bedah darurat yang sering terjadi pada anak.
Penyebab obstruksi kolon yang paling sering ialah karsinoma terutama pada daerah rektosigmoid dan kolon kiri distal. Tanda obstruksi usus merupakan tanda lanjut (late sign) dari karsinoma kolon. Obstruksi ini adalah obstruksi usus mekanik total yang tidak dapat ditolong dengan cara pemasangan tube lambung, puasa dan infus. Akan tetapi harus segera ditolong dengan operasi (laparatomi). Umumnya gejala pertama timbul karena penyulit yaitu gangguan faal usus berupa gangguan sistem saluran cerna, sumbatan usus, perdarahan atau akibat penyebaran tumor. Biasanya nyeri hilang timbul akibat adanya sumbatan usus dan diikuti muntah-muntah dan perut menjadi distensi/kembung. Bila ada perdarahan yang tersembunyi, biasanya gejala yang muncul anemia, hal ini sering terjadi pada tumor yang letaknya pada usus besar sebelah kanan.
Definisi
Obstruksi usus dapat didefinisikan sebagai gangguan (apapun penyebabnya) aliran normal isi usus sepanjang saluran usus. Obstruksi usus dapat akut dengan kronik, partial atau total. Obstruksi usus biasanya mengenai kolon sebagai akibat karsinoma dan perkembangannya lambat. Sebahagaian dasar dari obstruksi justru mengenai usus halus. Obstruksi total usus halus merupakan keadaan gawat yang memerlukan diagnosis dini dan tindakan pembedahan darurat bila penderita ingin tetap hidup.
Menurut letak sumbatannya maka obstruksi usus dibagi menjadi dua:
1. Obstruksi tinggi, bila mengenai usus halus.
2. Obstruksi rendah, bila mengenai usus besar
Terdapat 2 jenis obstruksi usus: (1) Non-mekanis (mis: ileus paralitik atau ileus adinamik), peristaltik usus dihambat akibat pengaruh toksin atau trauma yang mempengaruhi pengendalian otonom motilitas usus; (2) Mekanis, terjadi obstruksi di dalam lumen usus atau obstruksi mural yang disebabkan oleh tekanan ekstrinsik.
Epidemiologi
Ileus obstruktif adalah suatu penyumbatan mekanis pada usus dimana merupakan penyumbatan yang sama sekali menutup atau menganggu jalannya isi usus. Setiap tahunnya 1 dari 1000 penduduk dari segala usia didiagnosa ileus. Di Amerika diperkirakan sekitar 300.000-400.000 menderita ileus setiap tahunnya. Di Indonesia tercatat ada 7.059 kasus ileus paralitik dan obstruktif tanpa hernia yang dirawat inap dan 7.024 pasien rawat jalan pada tahun 2004 menurut Bank data Departemen Kesehatan Indonesia.
Terapi ileus obstruksi biasnya melibatkan intervensi bedah. Penentuan waktu kritis serta tergantung atas jenis dan lama proses ileus obstruktif. Operasi dilakukan secepat yang layak dilakukan dengan memperhatikan keadaan keseluruhan pasien.
Etiologi
Obstruksi non-mekanis atau ileus adinamik sering terjadi setelah pembedahan abdomen karena adanya refleks penghambatan peristaltik akibat visera abdomen yang tersentuh tangan. Refleks penghambatan peristaltik ini sering disebut sebagai ileus paralitik, walaupun paralisis peristaltik ini tidak terjadi secara total. Keadaan lain yang sering menyebabkan terjadinya ileus adinamik adalah peritonitis. Atoni usus dan peregangan gas sering timbul menyertai berbagai kondisi traumatik, terutama setelah fraktur iga, trauma medula spinalis, dan fraktur tulang belakang.
Penyebab obstruksi mekanis berkaitan dengan kelompok usia yang terserang dan letak obstruksi. Sekitar 50% obstruksi terjadi pada kelompok usia pertengahan dan tua, dan terjadi akibat perlekatan yang disebabkan oleh pembedahan sebelumnya. Tumor ganas dan volvulus merupakan penyebab tersering obstruksi usus besar pada usia pertengahan dan orang tua. Kanker kolon merupakan penyebab 90% obstruksi yang terjadi. Volvulus adalah usus yang terpelintir, paling sering terjadi pada pria usia tua dan biasanya mengenai kolon sigmoid. Inkarserasi lengkung usus pada hernia inguinalis atau femoralis sangat sering menyebabkan terjadinya obstruksi usus halus. Intususepsi adalah invaginasi salah satu bagian usus ke dalam bagian berikutnya dan merupakan penyebab obstruksi yang hampir selalu ditemukan pada bayi dan balita. Intususepsi sering terjadi pada ileum terminalis yang masuk ke dalam sekum. Benda asing dan kelainan kongenital merupakan penyebab lain obstruksi yang terjadi pada anak dan bayi.
Penyebab obstruksi mekanis berkaitan dengan kelompok usia yang terserang dan letak obstruksi. Sekitar 50% obstruksi terjadi pada kelompok usia pertengahan dan tua, dan terjadi akibat perlekatan yang disebabkan oleh pembedahan sebelumnya. Tumor ganas dan volvulus merupakan penyebab tersering obstruksi usus besar pada usia pertengahan dan orang tua. Kanker kolon merupakan penyebab 90% obstruksi yang terjadi. Volvulus adalah usus yang terpelintir, paling sering terjadi pada pria usia tua dan biasanya mengenai kolon sigmoid. Inkarserasi lengkung usus pada hernia inguinalis atau femoralis sangat sering menyebabkan terjadinya obstruksi usus halus. Intususepsi adalah invaginasi salah satu bagian usus ke dalam bagian berikutnya dan merupakan penyebab obstruksi yang hampir selalu ditemukan pada bayi dan balita. Intususepsi sering terjadi pada ileum terminalis yang masuk ke dalam sekum. Benda asing dan kelainan kongenital merupakan penyebab lain obstruksi yang terjadi pada anak dan bayi.
1.Perlengketan : Lengkung usus menjadi melekat pada area yang sembuh secara lambat atau pada jaringan parut setelah pembedahan abdomen
2.Intusepsi : Salah satu bagian dari usus menyusup kedalam bagian lain yang ada dibawahnya akibat penyempitan lumen usus. Segmen usus tertarik kedalam segmen berikutnya oleh gerakan peristaltik yang memperlakukan segmen itu seperti usus. Paling sering terjadi pada anaka-anak dimana kelenjar limfe mendorong dinding ileum kedalam dan terpijat disepanjang bagian usus tersebut (ileocaecal) lewat coecum kedalam usus besar (colon) dan bahkan sampai sejauh rectum dan anus.
3.Volvulus : Usus besar yang mempunyai mesocolon dapat terpuntir sendiri dengan demikian menimbulkan penyumbatan dengan menutupnya gelungan usus yang terjadi amat distensi. Keadaan ini dapat juga terjadi pada usus halus yang terputar pada mesentriumnya
4.Hernia : Protrusi usus melalui area yang lemah dalam usus atau dinding dan otot abdomen
5.Tumor : Tumor yang ada dalam dinding usus meluas kelumen usus atau tumor diluar usus menyebabkan tekanan pada dinding usus.
Manifestasi Klinis
Gejala utama dari ileus obstruksi antara lain nyeri kolik abdomen, mual, muntah, perut distensi dan tidak bisa buang air besar (obstipasi). Mual muntah umumnya terjadi pada obstruksi letak tinggi. Bila lokasi obstruksi di bagian distal maka gejala yang dominant adalah nyeri abdomen. Distensi abdomen terjadi bila obstruksi terus berlanjut dan bagian proksimal usus menjadi sangat dilatasi.
1.Obstruksi usus halus
a) Obstruksi sederhana
Pada obstruksi usus halus proksimal akan timbul gejala muntah yang banyak, yang jarang menjadi muntah fekal walaupun obstruksi berlangsung lama. Nyeri abdomen bervariasi dan sering dirasakan sebagai perasaan tidak enak di perut bagian atas.
Obstruksi bagian tengah atau distal menyebabkan kejang di daerah periumbilikal atau nyeri yang sulit dijelaskan lokasinya. Kejang hilang timbul dengan adanya fase bebas keluhan. Muntah akan timbul kemudian, waktunya bervariasi tergantung letak sumbatan. Semakin distal sumbatan, maka muntah yang dihasilkan semakin fekulen. Obstipasi selalu terjadi terutama pada obstruksi komplit.
b) Obstruksi disertai proses strangulasi
Kira-kira sepertiga obstruksi dengan strangulasi tidak diperkirakan sebelum dilakukan operasi. Gejalanya seperti obstruksi sederhana tetapi lebih nyata dan disertai dengan nyeri hebat. Hal yang perlu diperhatikan adalah adanya skar bekas operasi atau hernia.
Bila dijumpai tanda-tanda strangulasi maka diperlukan tindakan operasi segera untuk mencegah terjadinya nekrosis usus.
Bila dijumpai tanda-tanda strangulasi maka diperlukan tindakan operasi segera untuk mencegah terjadinya nekrosis usus.
2.Obstruksi usus besar
Obstruksi mekanis di kolon timbul perlahan-lahan dengan nyeri akibat sumbatan biasanya terasa di daerah epigastrium. Nyeri yang hebat dan terus menerus menunjukkan adanya iskemia atau peritonitis. Borborygmus dapat keras dan timbul sesuai dengan nyeri. Konstipasi atau obstipasi adalah gambaran umum obstruksi komplit. Muntah timbul kemudian dan tidak terjadi bila katup ileosekal mampu mencegah refluks. Bila terjadi refluks isi kolon terdorong ke dalam usus halus, akan tampak gangguan pada usus halus. Muntah fekal akan terjadi kemudian. Pada keadaan valvula Bauchini yang paten, terjadi distensi hebat dan sering mengakibatkan perforasi sekum karena tekanannya paling tinggi dan dindingnya yang lebih tipis.
Patofisiologi
Peristiwa patofisiologik yang terjadi setelah obstruksi usus adalah sama, tanpa memandang apakah obstruksi tersebut diakibatkan oleh penyebab mekanik maupun fungsional. Perbedaan utama adalah pada obstruksi mekanik (ileus obstruksi) yaitu peristaltik mula-mula kuat kemudian intermittent dan kemudian menghilang. Sedangkan pada ileus paralitik, peristaltik dari awal sudah tidak ada
Patofisiologik obstruksi mekanik pada usus berhubungan dengan perubahan fungsi dari usus, dimana terjadi peningkatan tekanan intraluminal. Bila terjadi obstruksi maka bagian proksimal dari usus mengalami distensi dan berisi gas, cairan dan elektrolit. Bila terjadi peningkatan tekanan intraluminal, hipersekresi akan meningkat pada saat kemampuan absorbsi usus menurun, sehingga terjadi kehilangan volume sistemik yang besar dan progresif. Awalnya, peristaltik pada bagian proksimal usus meningkat untuk melawan adanya hambatan. Peristaltik yang terus berlanjut menyebabkan aktivitasnya pecah, dimana frekuensinya tergantung pada lokasi obstruksi. Bila obstruksi terus berlanjut dan terjadi peningkatan tekanan intraluminal, maka bagian proksimal dari usus tidak akan berkontraksi dengan baik dan bising usus menjadi tidak teratur dan hilang. Peningkatan tekanan intraluminal dan adanya distensi menyebabkan gangguan vaskuler terutama stasis vena. Dinding usus menjadi udem dan terjadi translokasi bakteri ke pembuluh darah. Produksi toksin yang disebabkan oleh adanya translokasi bakteri menyebabkan timbulnya gejala sistemik. Efek lokal peregangan usus adalah iskemik akibat nekrosis disertai absorpsi toksin-toksin bakteri ke dalam rongga peritoneum dan sirkulasi sistemik.
Pada obstruksi mekanik sederhana, hambatan pasase muncul tanpa disertai gangguan vaskuler dan neurologik. Makanan dan cairan yang tertelan, sekresi usus dan udara akan berkumpul dalam jumlah yang banyak jika obstruksinya komplit. Bagian proksimal dari usus mengalami distensi dan bagian distalnya kolaps. Fungsi sekresi dan absorpsi membran mukosa usus menurun dan dinding usus menjadi edema dan kongesti. Distensi intestinal yang berat dengan sendirinya secara terus-menerus dan progresif akan mengacaukan peristaltik dan fungsi sekresi mukosa serta meningkatkan risiko terjadinya dehidrasi, iskemik, nekrosis, perforasi, peritonitis dan kematian.
Pada obstruksi strangulata, biasanya berawal dari obstruksi vena, yang kemudian diikuti oleh oklusi arteri, menyebabkan iskemik yang cepat pada dinding usus. Usus menjadi udem dan nekrosis, memacu usus menjadi gangrene dan perforasi.
Diagnosis
· Gejala Klinis
Gejala utama dari ileus obstruksi antara lain nyeri kolik abdomen, mual, muntah, perut distensi dan tidak bisa buang air besar (obstipasi). Mual muntah umumnya terjadi pada obstruksi letak tinggi. Bila lokasi obstruksi di bagian distal maka gejala yang dominant adalah nyeri abdomen. Distensi abdomen terjadi bila obstruksi terus berlanjut dan bagian proksimal usus menjadi sangat dilatasi.
Obstruksi pada usus halus menimbulkan gejala seperti nyeri perut sekitar umbilikus atau bagian epigastrium. Pasien dengan obstruksi partial bisa mengalami diare. Kadang-kadang dilatasi dari usus dapat diraba. Obstruksi pada kolon biasanya mempunyai gejala klinis yang lebih ringan dibanding obstruksi pada usus halus. Umumnya gejala berupa konstipasi yang berakhir pada obstipasi dan distensi abdomen. Pada obstruksi bagian proksimal usus halus biasanya muncul gejala muntah. Nyeri perut bervariasi dan bersifat intermittent atau kolik dengan pola naik turun. Jika obstruksi terletak di bagian tengah atau letak tinggi dari usus halus (jejenum dan ileum bagian proksimal) maka nyeri bersifat konstan/menetap. Pada tahap awal, tanda vital normal. Seiring dengan kehilangan cairan dan elektrolit, maka akan terjadi dehidrasi dengan manifestasi klinis takikardi dan hipotensi postural. Suhu tubuh biasanya normal tetapi kadang-kadang dapat meningkat.
Dari pemeriksaan fisik didapatkan adanya demam, takikardi, hipotensi dan gejala dehidrasi yang berat. Demam menunjukkan adanya obstruksi strangulate. Pada pemeriksaan abdomen didapatkan abdomen tampak distensi dan peristaltic meningkat (bunyi Borborigmi). Pada tahap lanjut dimana obstruksi terus berlanjut, peristaltic akan melemah dan hilang. Adanya feces bercampur darah pada pemeriksaan rectal toucher dapat dicurigai adanya keganasan dan intusepsi.
· Pemeriksaan Penunjang
-Laboratorium
Tes laboratorium mempunyai keterbatasan nilai dalam menegakkan diagnosis, tetapi sangat membantu memberikan penilaian berat ringannya dan membantu dalam resusitasi. Pada tahap awal, ditemukan hasil laboratorium yang normal. Selanjutnya ditemukan adanya hemokonsentrasi, leukositosis dan nilai elektrolit yang abnormal. Peningkatan serum amilase sering didapatkan. Leukositosis menunjukkan adanya iskemik atau strangulasi, tetapi hanya terjadi pada 38%-50% obstruksi strangulasi dibandingkan 27%-44% pada obstruksi non strangulata. Hematokrit yang meningkat dapat timbul pada dehidrasi. Selain itu dapat ditemukan adanya gangguan elektrolit. Analisa gas darah mungkin terganggu, dengan alkalosis metabolik bila muntah berat, dan metabolik asidosis bila ada tanda-tanda shock, dehidrasi dan ketosis.
-Radiologik
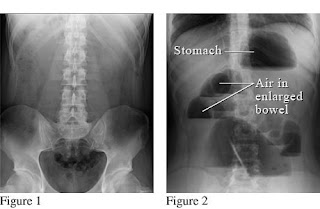
Adanya dilatasi dari usus disertai gambaran “step ladder” dan “air fluid level” pada foto polos abdomen dapat disimpulkan bahwa adanya suatu obstruksi. Foto polos abdomen mempunyai tingkat sensitivitas 66% pada obstruksi usus halus, sedangkan sensitivitas 84% pada obstruksi kolon.
Pada foto polos abdomen dapat ditemukan gambaran ”step ladder dan air fluid level” terutama pada obstruksi bagian distal. Pada kolon bisa saja tidak tampak gas. Jika terjadi stangulasi dan nekrosis, maka akan terlihat gambaran berupa hilangnya muosa yang reguler dan adanya gas dalam dinding usus. Udara bebas pada foto thoraks tegak menunjukkan adanya perforasi usus. Penggunaan kontras tidak dianjurkan karena dapat menyebabkan peritonitis akibat adanya perforasi.
CT scan kadang-kadang digunakan untuk menegakkan diagnosa pada obstruksi usus halus untuk mengidentifikasi pasien dengan obstruksi yang komplit dan pada obstruksi usus besar yang dicurigai adanya abses maupun keganasan.
Penatalaksanaan
Dasar pengobatan ileus obstruksi adalah koreksi keseimbangan elektrolit dan cairan, menghilangkan peregangan dan muntah dengan dekompresi, mengatasi peritonitis dan syok bila ada, dan menghilangkan obstruksi untuk memperbaiki kelangsungan dan fungsi usus kembali normal.
Resusitasi
Dalam resusitasi yang perlu diperhatikan adalah mengawasi tanda-tanda vital, dehidrasi dan syok. Pasien yang mengalami ileus obstruksi mengalami dehidrasi dan gangguan keseimbangan ektrolit sehingga perlu diberikan cairan intravena seperti ringer laktat. Respon terhadap terapi dapat dilihat dengan memonitor tanda-tanda vital dan jumlah urin yang keluar. Selain pemberian cairan intravena, diperlukan juga pemasangan nasogastric tube (NGT). NGT digunakan untuk mengosongkan lambung, mencegah aspirasi pulmonum bila muntah dan mengurangi distensi abdomen.
Farmakologis
Dalam resusitasi yang perlu diperhatikan adalah mengawasi tanda-tanda vital, dehidrasi dan syok. Pasien yang mengalami ileus obstruksi mengalami dehidrasi dan gangguan keseimbangan ektrolit sehingga perlu diberikan cairan intravena seperti ringer laktat. Respon terhadap terapi dapat dilihat dengan memonitor tanda-tanda vital dan jumlah urin yang keluar. Selain pemberian cairan intravena, diperlukan juga pemasangan nasogastric tube (NGT). NGT digunakan untuk mengosongkan lambung, mencegah aspirasi pulmonum bila muntah dan mengurangi distensi abdomen.
Farmakologis
Pemberian obat-obat antibiotik spektrum luas dapat diberikan sebagai profilaksis. Antiemetik dapat diberikan untuk mengurangi gejala mual muntah.
Operatif
Operasi dilakukan setelah rehidrasi dan dekompresi nasogastrik untuk mencegah sepsis sekunder. Operasi diawali dengan laparotomi kemudian disusul dengan teknik bedah yang disesuaikan dengan hasil eksplorasi selama laparotomi. Berikut ini beberapa kondisi atau pertimbangan untuk dilakukan operasi.
KESIMPULAN
Obstruksi usus (mekanik) adalah keadaan dimana isi lumen saluran cerna tidak bisa disalurkan ke distal atau anus karena ada sumbatan/hambatan yang disebabkan kelainan dalam lumen usus, dinding usus atau luar usus yang menekan atau kelainan vaskularisasi pada suatu segmen usus yang menyebabkan nekrose segmen usus tersebut.
Obstruksi usus halus dapat disebabkan oleh adhesi, hernia inkarserata, neoplasma, intususepsi, volvulus, benda asing, kumpulan cacing askaris, sedangkan obstruksi usus besar penyebabnya adalah karsinoma, volvulus, divertikulum Meckel, penyakit Hirschsprung, inflamasi, tumor jinak, impaksi fekal. Gejala penyumbatan usus meliputi nyeri kram pada perut, disertai kembung. Bising usus yang meningkat dan “metallic sound” dapat didengar sesuai dengan timbulnya nyeri pada obstruksi di daerah distal.
Gejala umum berupa syok, oliguri dan gangguan elektrolit. Kolik dapat terlihat pada inspeksi perut sebagai gerakan usus atau kejang usus dan pada auskultasi sewaktu serangan kolik, hiperperistaltis kedengaran jelas sebagai bunyi nada tinggi. Tujuan utama penatalaksanaan adalah dekompresi bagian yang mengalami obstruksi untuk mencegah perforasi. Tindakan operasi biasanya selalu diperlukan.